Следует помнить, что каждый ребенок должен быть вакцинирован. В первую очередь следует прививать детей ослабленных и с хроническими заболеваниями, так как они наиболее тяжело переносят инфекции.
Дальше мы расскажем Вам, от каких инфекционных (заразных) заболеваний следует защитить Вашего ребенка, какие вакцины для этого используют, и какие ответные реакции вызывает введение вакцины.
Гепатит В
Гепатит В — вирусная инфекция, широко распространенная во всем мире, вызывающая поражение печени вплоть до цирроза (гибели клеток с образованием рубцовой ткани) или рака печени. Вирус содержится в крови и любых жидкостях организма зараженного человека (слеза, слюна и т.п.).
Путей заражения очень много: при инъекциях (например, наркотиков при использовании общих шприцев и разведении наркотических препаратов кровью); половым путем; при тесном контакте с больным в быту через раны, порезы — при использовании общих режущих, колющих инструментов, полотенец, мочалок, расчесок, зубных щеток, бритв, маникюрных наборов, игл для татуировок и др.), а новорожденный ребенок может заразиться от больной матери.
♦У 30-40% детей и 30-50% взрослых гепатит В протекает без желтухи, что может быть причиной поздней диагностики.
♦ У взрослых острый гепатит переходит в хроническую форму в 10% случаев, у детей 1-5 лет в 20-50%, у новорожденных — в 90%.
♦ У 15-25% больных хроническим гепатитом В развивается цирроз или первичный рак печени.
♦ Лечение помогает только в 40-60% случаев.
♦ По данным Всемирной организации здравоохранения (ВОЗ), от этой инфекции ежегодно погибают более одного миллиона человек в мире.
♦ Вакцины против гепатита В созданы генноинженерным путем, содержат белок, ответственный за формирование иммунитета, и не содержат вирус гепатита В.
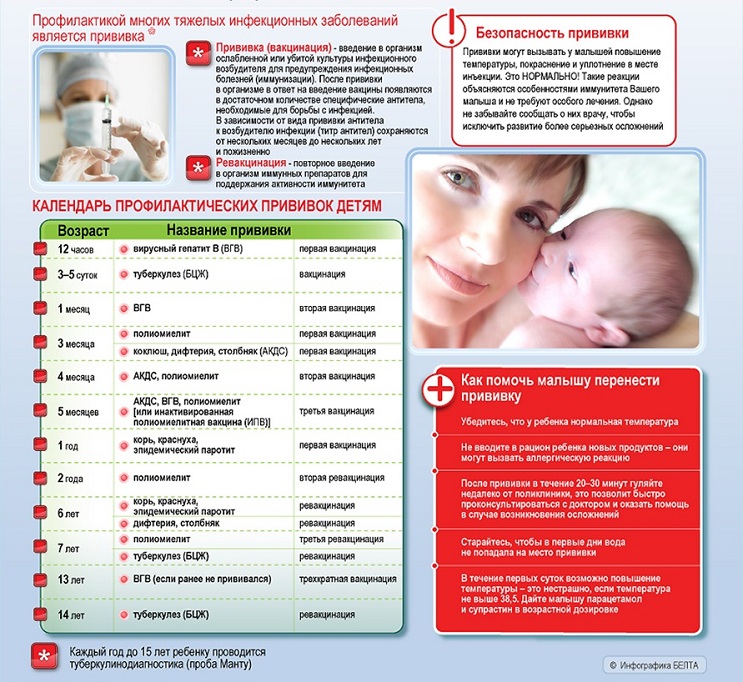
Первую прививку против гепатита В проводят в первый день жизни ребенка, через месяц — вторую и в 6 месяцев — третью. На этом вакцинация заканчивается. Детям, родившимся от матерей — носителей вируса или больных гепатитом В, вводят вакцину 4 раза: в первый день жизни, затем в 1,2 и 12 месяцев. На месте введения вакцины может появиться уплотнение и краснота, которые проходят через несколько дней. Небольшое повышение температуры бывает редко и быстро проходит.
Туберкулез
Туберкулез — бактериальная инфекция, вызываемая микобактерией туберкулеза человека или животных. Поражаются легкие и другие внутренние органы, кожа, кости. Наиболее тяжелой формой заболевания является туберкулезный менингит (воспаление мозговых оболочек). Заражаются туберкулезом от больных, которые выделяют бактерии с капельками мокроты и слизи при чихании, кашле, разговоре, а также через предметы, загрязненные мокротой.
♦ В последние годы в России ежегодно выявляются около 130 тысяч больных туберкулезом.
♦ Более чем у половины больных возбудитель не чувствителен к большинству применяемых антибиотиков, что значительно затрудняет лечение.
♦ Туберкулез является одной из 10 наиболее частых причин инвалидизации и смерти в мире.
♦ Против туберкулеза прививают живой вакциной БЦЖ на 3-5 день жизни в родильном доме.
Вводят вакцину внутрикожно в наружную верхнюю треть руки. В месте введения вакцины в течение 3-6 месяцев последовательно развиваются пятно, гнойничковый элемент, корочка и рубчик. Наличие рубчика свидетельствует о правильно проведенной прививке. Подъема температуры, ухудшения общего состояния не бывает. Наличие иммунитета после прививки ежегодно оценивают по результату туберкулиновой пробы (реакции Манту). Ревакцинацию вакциной БЦЖ (повторное введение) проводят при отрицательном результате туберкулиновой пробы в 7 лет, а в 14 лет — детям, не получившим прививку в 7 лет.
В 3 месяца ребенка начинают прививать сразу против 4 инфекций комбинированной вакциной: АКДС против коклюша, дифтерии, столбняка и вакциной против полиомиелита.
Против всех трех инфекций используют вакцину АКДС - адсорбированную коклюшно-дифтерийно-столбнячную вакцину, которая содержит убитые коклюшные бактерии и обезвреженные дифтерийно-столбнячные токсины (анатоксины). Для создания прочного иммунитета АКДС вакцину вводят трижды. Первый раз — в 3 месяца, затем в 4,5 и в 6 месяцев, впоследствии первую ревакцинацию проводят в 1,5 года. На этом прививки против коклюша заканчивают, а против дифтерии и столбняка продолжают ревакцинацию анатоксинами (АДС-М) в 6 лет и в 14 лет, далее взрослым — каждые 10 лет.
Коклюш
Коклюш вызывается коклюшной палочкой. Заболевание развивается остро и характеризуется особым, напряженным, приступообразным кашлем, при котором лицо ребенка краснеет, а рот заполняется слюной и мокротой. Ребенок «заходится» в кашле. Дети больше кашляют ночью и под утро, чем днем. Приступы кашля иногда сопровождаются остановкой дыхания. Коклюш опасен осложнениями — воспалением легких (пневмония), а у маленьких детей — поражением головного мозга с возможными повторными судорогами.
Заражение происходит от больных при чихании, кашле, разговоре, а также через предметы, загрязненные мокротой и слизью больного.
Взрослые болеют коклюшем в нетипичной форме и могут служить источником инфекции для маленьких не привитых детей.
♦При заболевании коклюшем не привитых детей в возрасте до 1 года может умереть каждый пятый ребенок.
♦Поражения нервной системы отмечаются у 0,1 -4,0%, судороги — у 0,6-8,0% больных.
Дифтерия
Дифтерия — инфекция, которую вызывает дифтерийная палочка. При дифтерии может возникать тяжелая ангина и выраженная интоксикация (отравление организма дифтерийным токсином), иногда развивается поражение гортани (круп) с нарушением дыхания. Заболевание может осложниться поражением сердца, почек, нервной системы. Болеют дифтерией в любом возрасте, если человек не вакцинирован.
Заражение происходит от больных и бактерионосителей при кашле, чихании, разговоре, а также через предметы (игрушки, книги, белье, посуду), загрязненные капельками слюны и слизи из носоглотки.
♦ От дифтерии среди не привитых умирают 10-20% заболевших. Антибиотики при лечении дифтерии не эффективны, лечение проводится специфической противодифтерийной сывороткой.
Столбняк
Столбняк вызывается токсином столбнячной палочки, которая проникает в организм через кожные раны при травмах. Очень тяжелое, часто смертельное заболевание, проявляющееся поражением нервной системы. Столбнячная палочка находится в основном в земле, куда попадает с испражнениями животных. От человека к человеку заболевание не передается. Если травму получил ранее не вакцинированный человек, то его лечат противостолбнячной лошадиной сывороткой, которая часто вызывает аллергические реакции.
♦От столбняка умирают от 20% до 90% заболевших непривитых.
Полиомиелит — острая вирусная инфекция. Вызывается вирусами полиомиелита 3-х типов. Поражается в основном спинной мозг, но иногда и головной. Возникают параличи (ребенок не может ходить) или парезы конечностей (хромота). Заболевание ведет к инвалидизации (пораженная конечность плохо растет, слабеет, мышцы атрофируются).
Вирус передается через загрязненные предметы быта непосредственно от больных или носителей вируса; не исключено заражение через пищу и воду.
♦ Благодаря вакцинации полиомиелит в настоящее время в России не регистрируется, но может быть завезен из других стран. Последний подъем заболеваемости на территории РФ отмечался в Чеченской Республике в 1995 году: заболели паралитической формой 253 не привитых ребенка, из них умерли семь.
Прививку проводят инактивированной полиомиелитной вакциной (ИПВ) и живой оральной полиомиелитной вакциной (ОПВ), содержащей все 3 типа аттенуированного (ослабленного) вируса.
Инактивированная вакцина вводится внутримышечно. Живую полиомиелитную вакцину закапывают ребенку в рот. В течение часа после прививки ребенка не кормят и не поят. На первом году жизни вакцину против полиомиелита вводят одновременно с АКДС - вакциной трехкратно с интервалом в 1,5 месяца (в 3; 4,5 и 6 месяцев), первую ревакцинацию проводят также с АКДС - вакциной в 18 месяцев, вторую — в 20 месяцев и третью — в 4 года.
Введение полиомиелитной вакцины обычно реакций не вызывает.
Корь — острое вирусное заболевание, характеризующееся высокой температурой тела, общим тяжелым состоянием, кашлем, насморком, воспалением слизистой оболочки глаз (конъюнктивит) и сыпью. Корь опасна тяжелыми осложнениями — воспалением легких, судорогами, редко — воспалением головного мозга (энцефалитом), после которого наступает инвалидизация ребенка, а также развитием заболевания крови (тромбоцитопенией). Корь передается воздушно-капельным путем при кашле, чихании, разговоре, вирус легко распространяется на большие расстояния в соседние комнаты, через коридоры, систему вентиляции.
Заражается 95-96% детей, находившихся в контакте с больным корью.
У заболевших развивается:
Отит у 1 из 20
Пневмония у 1 из 25
Энцефалит у 1 из 1000
Тромбоцитопения у 1 из 3000
Подострый склерозирующий панэнцефалит у 1 из 8000 - 100000 детей старше 2-х лет.
Среди непривитых заболевание заканчивается смертью у 1 из 500 -5000 заболевших в возрасте до 5 лет.
♦ Для вакцинации используют живую коревую вакцину — ЖКВ, содержащую ослабленный вирус. Вакцину вводят в возрасте 12 месяцев и повторно в 6 лет. Начиная с 4-5 дня после прививки может подняться температура, с 8 по 12 дни даже до высоких цифр (выше 39,0° С), появиться насморк, кашель, единичные элементы сыпи. Это является обычной реакцией организма на введение коревой вакцины, и на 13-14 день состояние ребенка нормализуется. Однако при наличии указанных проявлений необходимо вызвать врача.
Краснуха — острая вирусная инфекция, характеризующаяся невысоким подъемом температуры, увеличением лимфатических узлов, особенно на затылке, и сыпью. Обычно краснуха у детей протекает довольно легко, но в редких случаях может поражаться головной мозг с развитием энцефалита. Заболевание особенно опасно для беременных. Если беременная заболевает краснухой, особенно в первые 3 месяца, то нередко беременность заканчивается выкидышем, рождением мертвого ребенка или ребенка с синдромом врожденной краснухи (врожденный порок сердца, слепота, глухота, а впоследствии — умственная отсталость). Вирус передается от больных по воздуху, а беременная больная краснухой заражает плод через плацентарную кровь.
♦ По итогам 2001 года показатель заболеваемости краснухой в РФ составил 396 на 100 000 населения (среди детей до 14 лет — 1884 на 100 000 детского населения).
♦ У детей, родившихся с врожденными дефектами развития, в 12—85% случаев матери перенесли краснуху на 1-й–8-й неделе беременности.
♦ Вакцина против краснухи содержит живой ослабленный вирус.
Отечественную вакцину у нас пока не производят. Прививки делают зарубежными препаратами в возрасте 12 месяцев и повторно в 6 лет, одновременно с прививками против кори и паротита. Если по какой-либо причине ребенок не был привит своевременно, то вакцинация осуществляется в любом возрасте. Прививка также проводится всем женщинам до 25 лет, ранее непривитым.
После прививки с 5-ого по 13-ый день возможно повышение температуры, появление сыпи, кашля, насморка, а у взрослых — и появление болей в суставах.
Эпидемический паротит (свинка)
Эпидемический паротит (свинка) — острая вирусная инфекция, при которой в основном поражаются слюнные железы. Они распухают, ребенку больно жевать и глотать. Кроме слюнных желез вирус эпидемического паротита может вызвать поражение поджелудочной железы (панкреатит), а также оболочек головного мозга (менингит). У мальчиков-подростков и в более старшем возрасте иногда воспаляются яички (орхит), что может послужить причиной бесплодия. У девочек также могут быть воспалены яичники (оофорит). Вирус передается окружающим от больного человека воздушно-капельным путем, однако, распространяется вирус не на такие большие расстояния, как вирусы кори и краснухи.
♦У 20-30% заболевших мальчиков-подростков — орхит, у 5% девочек — оофорит.
♦ Менингит — у 1 из 200-5000 больных
♦ Панкреатит — у 1 из 30 больных
♦ Заболевание паротитом в первые 3 месяца беременности увеличивает число спонтанных абортов
♦ Вакцина - живая паротитная вакцина (ЖПВ) содержит ослабленный вирус.
Первый раз вакцину вводят в возрасте 12 месяцев одномоментно с прививками против кори и краснухи, повторно — в 6 лет. Вакцинацию против трех инфекций проводят комбинированной вакциной или одновременно тремя вакцинами в разных шприцах в разные участки тела. После прививки возможно повышение температуры с 5-ого по 13-14 день и очень редко — на один-два дня припухание слюнных желез.
♦ Противопоказания к прививкам
Противопоказаний к проведению вакцинации очень мало. Временными противопоказаниями к прививкам являются острые заболевания или обострения хронических процессов. Существуют отдельные заболевания, при которых совсем не рекомендуется вводить какую-либо вакцину. Врачи и средний медицинский персонал хорошо осведомлены об этих немногочисленных постоянных противопоказаниях и, учитывая их, принимают решение о возможности вакцинации Вашего ребенка. Правом и обязанностью родителя является предоставление полной и правдивой информации о состоянии ребенка.
Полезные советы родителям
НУЖНО СКАЗАТЬ ВРАЧУ ДО ПРИВИВКИ
1.Не болел ли ребенок чем-либо в течение месяца, предшествующего вакцинации, не повышалась ли температура.
2.Не было ли у ребенка ранее судорог или каких-либо заболеваний нервной системы, тяжелых аллергических реакций на антибиотики, другие лекарства, пищевые продукты.
3.Не отмечалось ли тяжелых реакций на предшествующее введение вакцин.
4.Не получал ли ребенок иммуноглобулин, переливание крови в течение года, не получает ли постоянно какие-либо лекарства.
5.Обязательно упомяните, какие тяжелые заболевания имеются у ребенка или в семье, особенно такие как рак, лейкемия, СПИД.
6.Не получал ли ребенок прививки в течение последнего месяца.
7.Нет ли острых инфекционных больных в окружении ребенка (семья, квартира, общежитие, детское учреждение).
Чтобы не упустить каких-либо подробностей о ребенке, заранее подготовьте ответы на указанные вопросы и запишите их, а также продумайте, какие вопросы вы хотите задать врачу.
ЧТО НУЖНО ЗНАТЬ ПОСЛЕ ПРИВИВКИ
1.Ребенку следует измерять температуру согласно рекомендации медицинского персонала.
2.Режим менять не нужно, т.к. состояние ребенка после прививки обычно не нарушается.
3.Если температура повысилась, самочувствие ухудшилось и (или) появились какие-то жалобы, то от купания и прогулок следует воздержаться и обратиться к врачу.
4.В месте введения вакцин может появиться уплотнение. Это не опасно и должно пройти через несколько дней. Если уплотнение держится дольше 4 дней или появляется значительное покраснение и отек — обратитесь к врачу.
5.Прививка против туберкулеза протекает с длительной местной реакцией; через 3-4 месяца формируется рубчик. Место введения противотуберкулезной вакцины на руке не нужно ничем смазывать или накладывать повязку. Если Вас что-то смущает, обратитесь к врачу.
НЕКОТОРЫЕ ИНФЕКЦИИ, ВАКЦИНАЦИЯ ПРОТИВ КОТОРЫХ ПОЛЕЗНА И РЕКОМЕНДУЕТСЯ ВАШИМ ДЕТЯМ
Грипп — самая распространенная в мире тяжелая вирусная инфекция, дающая много осложнений, которой особенно подвержены дети младшего возраста, школьники, больные с хронически текущими заболеваниями и пожилые люди. Рекомендуется делать прививки против гриппа перед прогнозируемой эпидемией и использовать современные гриппозные вакцины. Их выпускают как отечественные, так и зарубежные фирмы.
Гепатит А — острое вирусное заболевание, поражающее печень. В последнее время на различных территориях нашей страны наблюдается подъем заболеваемости этой инфекцией. Для профилактики гепатита А применяют убитые отечественные и зарубежные вакцины, которые вводят 2 раза с перерывом 6-12 месяцев. Иммунитет сохраняется длительно.
Гемофильная В, инфекция является причиной 40% всех гнойных менингитов у маленьких детей, умирает 15-25% от числа заболевших, 40% переболевших инвалидизируется в результате поражения нервной системы, зрения, слуха. Инфекция вызывает также воспаление легких, суставов, полости рта. Болеют в основном дети от 2 месяцев до 5 лет. Для профилактики используют не содержащую живых бактерий вакцину. Прививки делают детям от 2-х месяцев до 5 лет. Иммунитет сохраняется длительно. Вакцинация снижает заболеваемость менингитом на 95%.
Пневмококковая инфекция вызывается бактериями и характеризуется тяжелым воспалением ушей (отит), легких (пневмония) и других органов, заражением крови (сепсис). Пик заболеваемости наблюдается на 1-2 году жизни и у пожилых лиц. От пневмоний в пожилом возрасте умирает до 5-10% заболевших. Вакцинация снижает частоту тяжелых распространенных форм инфекции на 93%, частоту пневмоний — на 73%. Прививки проводят однократно полисахариднои вакциной, не содержащей живых бактерий. Иммунизация рекомендуется детям первых лет жизни, пожилым людям, лицам с тяжелой патологией селезенки или ее отсутствием, с онкологическими заболеваниями, сахарным диабетом, хронической почечной патологией, а также ВИЧ инфицированным.
Менингококковая инфекция. Тяжелые формы проявляются гнойным менингитом, сепсисом (менингококцемия). Умирают 5-18% от числа заболевших. Вакцинацию проводят полисахариднои вакциной, не содержащей живого возбудителя. При наличии контакта с больным вакцинируют детей с 3 месяцев, в плановом порядке — с 1 года.
ОБ ОРГАНИЗАЦИИ И ПРОВЕДЕНИИ ПРИВИВОК:
Вакцинацию можно сделать как в государственных, так и в частных учреждениях здравоохранения, имеющих разрешение на деятельность в области иммунопрофилактики.
Прививки проводят в прививочных кабинетах поликлиник, детских дошкольных учреждений, школ, или в медицинских кабинетах общеобразовательных учреждений. В некоторых случаях, по медицинским показаниям, прививки могут быть сделаны на дому выездной бригадой.
Перед прививкой врач осматривает ребенка, измеряет температуру, спрашивает мать о состоянии его здоровья. После иммунизации ребенок должен оставаться в медицинском учреждении в течение 30 минут. В течение нескольких дней после вакцинации медицинская сестра узнает о самочувствии Вашего ребенка, но, если Вас что-то беспокоит, необходимо самостоятельно обратиться к врачу. Все выполненные Вашему ребенку прививки сразу вписывают в прививочный паспорт — «Сертификат о профилактических прививках». Это такой же важный документ, как и амбулаторная карта, он утвержден Минздравом РФ и введен в России в 1993 году. Сертификат выдается впервые в родильном доме матери на руки, а всем остальным детям и взрослым — по месту проведения прививок и является личным документом каждого гражданина. Вы имеете право получить этот документ в медицинском учреждении, где впервые выполнены прививки, и Вам следует предъявлять его при очередной вакцинации, а также по требованию при поступлении в детское учреждение, на учебу, на работу. Запись о проведенной прививке скрепляется подписью и печатью вакцинатора.
Медицинские работники школ, детских учреждений предупреждают Вас о прививках Вашего ребенка заранее.
Прививки выполняются шприцами и иглами только одноразового использования.
Родители, помните!
Профилактические прививки – защита Вашего ребенка от инфекций.



Материалы для подготовки и проведения вакцинации против гриппа